Η εφαρμογή στην πράξη των θεωρητικών γνώσεων της φυσιολογίας της Ανθρώπινης Αναπαραγωγής αναβαθμίστηκε μετά τη 10ετία του 1960, με την ανάπτυξη μεθόδων διέγερσης της ωοθυλακιογένεσης, τη βελτίωση των τεχνικών της ωοληψίας και την inVitro γονιμοποίηση των ωαρίων, για να οδηγήσει τελικά, σε συνδυασμό με την εμβρυομεταφορά, στην κλινική εφαρμογή της Εξωσωματικής Γονιμοποίησης.
Η εφαρμογή στην πράξη των θεωρητικών γνώσεων της φυσιολογίας της Ανθρώπινης Αναπαραγωγής αναβαθμίστηκε μετά τη 10ετία του 1960, με την ανάπτυξη μεθόδων διέγερσης της ωοθυλακιογένεσης, τη βελτίωση των τεχνικών της ωοληψίας και την inVitro γονιμοποίηση των ωαρίων, για να οδηγήσει τελικά, σε συνδυασμό με την εμβρυομεταφορά, στην κλινική εφαρμογή της Εξωσωματικής Γονιμοποίησης.
Η γέννηση της LouiseBrown το 1978 – το πρώτο παιδί μετά από Εξωσωματική Γονιμοποίηση, στο BournHall της Αγγλίας – αποτέλεσε αναμφίβολα ένα ορόσημο στη μακροχρόνια και επίπονη προσπάθεια, στον ευαίσθητο τομέα της υποβοηθούμενης Αναπαραγωγής, για αντιμετώπιση της ανεπιθύμητης ατεκνίας.
1. Μέθοδοι της Ιατρικώς υποβοηθούμενης αναπαραγωγής (Ι.Υ.Α.) είναι ιδίως:
α. η τεχνητή σπερματέγχυση,
β. η εξωσωματική γονιμοποίηση και μεταφορά γονιμοποιημένων ωαρίων,
2. Τεχνικές συναφείς προς τις παραπάνω μεθόδους είναι ιδίως:
α. η ενδοσαλπιγγικήμεταφορά γαμετών,
β. η ενδοσαλπιγγικήμεταφορά ζυγωτών ή γονιμοποιημένων ωαρίων,
γ. η ενδοωαριακή έγχυση σπερματοζωαρίου,
δ. η κρυοσυντήρηση γεννητικού υλικού ή γονιμοποιημένου ωαρίου,
ε. η υποβοηθούμενη εκκόλαψη,
στ. η προεμφυτευτική γενετική διάγνωση.
Στάδια της διαδικασίας
Η μέθοδος της εξωσωματικής γονιμοποίησης αποτελείται από τέσσερα στάδια.
1.Στάδιο της διέγερσης των ωοθηκών
Έχει αποδειχθεί ότι τα ποσοστά επιτυχίας κυήσεων στην εξωσωματική γονιμοποίηση αυξάνουν όταν μεταφέρονται στη μήτρα περισσότερα του ενός έμβρυα καλής ποιότητας. Όμως, τα έμβρυα που προκύπτουν από εξωσωματική γονιμοποίηση δεν έχουν πάντοτε την επιθυμητή ποιότητα. Επομένως, για να έχουμε δυνατότητα επιλογής, χρειάζεται να διαθέτουμε αρκετά έμβρυα, που θα προκύψουν από γονιμοποίηση περισσότερων ωαρίων. Τα ωάρια θα τα συλλέξουμε από πολλά ωοθυλάκια με τη διαδικασία της ωοληψίας. Για να έχουμε περίσσεια ωοθυλακίων (επομένως και ωαρίων) εφαρμόζουμε φαρμακευτικά σχήματα (πρωτόκολλα) ελεγχόμενης διέγερσης της λειτουργίας των ωοθηκών, με σκοπό την πολλαπλή ανάπτυξη ωοθυλακίων.
Ετσι στο στάδιο αυτό, προκειμένου να εξασφαλισθεί η ωρίμανση πολλαπλώνωοθυλακίων, θα χορηγηθεί στη γυναίκα φαρμακευτική αγωγή (από του στόματος, ενδομυϊκώς, υποδορίως ή ενδοκολπικώς). Κατά το ίδιο στάδιο, η γυναίκα υποβάλλεται σε αιμοληψίες και υπερηχογραφικό έλεγχο, ώστε να παρακολουθείται η αντίδραση των ωοθηκών της.
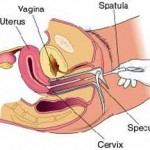
2. Στάδιο της ωοληψίας
Στο στάδιο αυτό, όταν κριθεί ότι η αντίδραση των ωοθηκών στη φαρμακευτική αγωγή είναι ικανοποιητική, η γυναίκα θα υποβληθεί σε ωοληψία (διακολπικά). Η Ωοληψία είναι η διαδικασία λήψης των ωαρίων από τις ωοθήκες. Γίνεται σε ειδική αίθουσα της Μονάδας υπό άσηπτες συνθήκες χειρουργείου, Η ωοληψία διενεργείται από τον γυναικολόγο διακολπικά, υπό συνεχή υπερηχογραφικό έλεγχο, ώστε να υπάρχει ακρίβεια στους χειρισμούς του.
Τα ωοθυλάκια παρακεντώνται διαδοχικά μέσω μιας βελόνης, που διαπερνά το τοίχωμα του κόλπου. Το περιεχόμενο του κάθε ωοθυλακίου αναρροφάται σε ειδικά σωληνάρια και παραδίδεται αμέσως στο εμβρυολογικό εργαστήριο. Ο εμβρυολόγος εντοπίζει τα ωάρια και τα τοποθετεί σε ειδικά μικρά δοχεία, που ονομάζονται τρυβλία, με καλλιεργητικό θρεπτικό υλικό.
Η ωοληψία είναι πρακτικά ανώδυνη αφού γίνεται υπό ενδοφλέβια αναλγησία (μέθη) την οποία χορηγεί ο αναισθησιολόγος. Διαρκεί 20-30 λεπτά. Η συνήθης παραμονή σε θάλαμο νοσηλείας για παρακολούθηση και ανάπαυση μετά την ωοληψία είναι 30 λεπτά έως 1 ώρα.
Πριν την αναχώρηση από τη Μονάδα, θα ενημερωθείτε για τον αριθμό των ωαρίων που συνελέγησαν και θα σας δοθούν οδηγίες για τη συνέχεια.
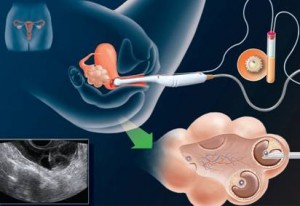 3. Στάδιο της γονιμοποίησης Αναφορικά με το τρίτο στάδιο,ο εμβρυολόγος θα αξιολογήσει μαζί με τον γιατρό τα ληφθέντα ωάρια και θα τα προετοιμάσει για τη γονιμοποίηση.
3. Στάδιο της γονιμοποίησης Αναφορικά με το τρίτο στάδιο,ο εμβρυολόγος θα αξιολογήσει μαζί με τον γιατρό τα ληφθέντα ωάρια και θα τα προετοιμάσει για τη γονιμοποίηση.
Σε περίπτωση χαμηλής ποιότητας του σπέρματος του συζύγου/συντρόφου μετά την εργαστηριακή κατεργασία, μπορεί για τη γονιμοποίηση να κριθεί αναγκαία η εφαρμογή της τεχνικής που περιλαμβάνει μικροχειρισμούς (ενδοωαριακή έγχυση σπερματοζωαρίων, ICSI), δηλαδή να τοποθετηθεί ένα σπερματοζωάριο εντός κάθε ωαρίου.
Την ίδια ώρα που γίνεται η ωοληψία, ή αμέσως μετά, πρέπει να χορηγηθεί και το σπέρμα του συντρόφου. Ο καλύτερος τρόπος συλλογής του σπέρματος είναι ο αυνανισμός. Το ζευγάρι είναι έγκαιρα ενήμερο για την ημέρα της ωοληψίας. Είναι απαραίτητο και σημαντικό να έχει προηγηθεί αποχή από σεξουαλική επαφή για 2-5 ημέρες.
Αμέσως μετά τη σπερμοληψία, με ειδική επεξεργασία (ενεργοποίησης-συμπύκνωσης), επιλέγονται τα πλέον κινητά και μορφολογικώς υγιή σπερματοζωάρια. Αυτά παραμένουν στο εργαστήριο, υπό άσηπτες συνθήκες καλλιέργειας σε θρεπτικό υλικό μέχρι να τοποθετηθούν σε επαφή με τα ωάρια.
Το επόμενο πρωινό, δηλαδή μετά από 16-20 ώρες παραμονής των ωαρίων και σπερματοζωαρίων σε συνθήκες καλλιέργειας, γίνεται ο έλεγχος της γονιμοποίησης. Ο εμβρυολόγος παρατηρεί στο μικροσκόπιο και καταγράφει πόσα ωάρια έχουν γονιμοποιηθεί φυσιολογικά.
Σε όλο το διάστημα παραμονής τους στο εργαστήριο (συνήθως για 2 ή 3 ημέρες ή έως 5 ημέρες αν πρόκειται για βλαστοκύστεις)) ελέγχεται περιοδικά η ομαλή εξέλιξή τους.
Σε περίπτωση αζωοσπερμίας του συζύγου/συντρόφου, μπορεί αυτός να υποβληθεί σε βιοψία όρχεων (είτε ανοικτή, είτεμε παρακέντηση), για την οποία ενημερωνόμαστε ότι θα χρειασθεί να υπογράψουμε ένα ειδικό έντυπο συναίνεσης
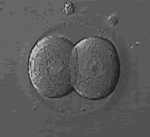 Zυγώτης: Γονιμοποιημένο ωάριο (20 ώρες μετά την γονιμοποίηση
Zυγώτης: Γονιμοποιημένο ωάριο (20 ώρες μετά την γονιμοποίηση
Εμβρυο 2 κυττάρων (20ώρες μετά την γονιμοποίηση)
Έμβρυο 4 κυττάρων (48 ώρες μετά την γονιμοποίηση)
Έμβρυο 8 κυττάρων (72 ώρες μετά την γονιμοποίηση)
Μορίδιο: Έμβρυο με 16-32 κύτταρα (96 ώρες μετά την γονιμοποίηση)
Βλαστοκύστη (Έμβρυο 115 ώρες μετά την γονιμοποίηση).
4. Στάδιο της μεταφοράς των γονιμοποιημένων ωαρίων
Στο τελευταίο στάδιο της εξωσωματικής γονιμοποίησης γίνεται η μεταφορά των γονιμοποιημένων ωαρίων..
Η εμβρυομεταφορά είναι ανώδυνη, δεν απαιτεί τη χορήγηση αναλγησίας και διαρκεί περίπου 5-10 λεπτά. Πραγματοποιείται με τη βοήθεια ενός λεπτού εύκαμπτου καθετήρα, που προωθείται από τον κόλπο και τον τράχηλο στην κοιλότητα της μήτρας.  Ο εμβρυολόγος επιλέγει τα «καλύτερα» έμβρυα σύμφωνα με τα περιγραφέντα μορφολογικά κριτήρια αξιολόγησης των εμβρύων και τα αναρροφά στον καθετήρα μέσα σε ελάχιστο όγκο καλλιεργητικού υλικού. Ο γυναικολόγος εισάγει τον καθετήρα στην κοιλότητα της μήτρας όπου και εναποθέτει τα έμβρυα με εξαιρετικά ήπιες, λεπτές και ατραυματικές κινήσεις. Η πορεία και η θέση του καθετήρα ελέγχεται διαρκώς με τη βοήθεια των υπερήχων (υπερηχογραφική καθοδήγηση). Η εμβρυομεταφορά πραγματοποιείται στη Μονάδα 2 ή 3 ημέρες μετά την ωοληψία. Στις περιπτώσεις που τα έμβρυα πρέπει να αναπτυχθούν μέχρι το στάδιο της βλαστοκύστης, η ίδια διαδικασία γίνεται την 5η ή 6η ημέρα μετά την ωοληψία.
Ο εμβρυολόγος επιλέγει τα «καλύτερα» έμβρυα σύμφωνα με τα περιγραφέντα μορφολογικά κριτήρια αξιολόγησης των εμβρύων και τα αναρροφά στον καθετήρα μέσα σε ελάχιστο όγκο καλλιεργητικού υλικού. Ο γυναικολόγος εισάγει τον καθετήρα στην κοιλότητα της μήτρας όπου και εναποθέτει τα έμβρυα με εξαιρετικά ήπιες, λεπτές και ατραυματικές κινήσεις. Η πορεία και η θέση του καθετήρα ελέγχεται διαρκώς με τη βοήθεια των υπερήχων (υπερηχογραφική καθοδήγηση). Η εμβρυομεταφορά πραγματοποιείται στη Μονάδα 2 ή 3 ημέρες μετά την ωοληψία. Στις περιπτώσεις που τα έμβρυα πρέπει να αναπτυχθούν μέχρι το στάδιο της βλαστοκύστης, η ίδια διαδικασία γίνεται την 5η ή 6η ημέρα μετά την ωοληψία.
Μετά την εμβρυομεταφορά συνηθίζεται η παραμονή στη Μονάδα για μία περίπου ώρα. Μαζί με τις οδηγίες για τα φάρμακα (συνήθως χάπια ή κρέμα προγεστερόνης), θα σας δοθεί και μια φωτογραφία των εμβρύων που μεταφέρθηκαν στη μήτρα σας.
Συνήθως η πρώτη δοκιμασία (τεστ) κυήσεως γίνεται 13 ημέρες αργότερα (αιμοληψία για προσδιορισμό επιπέδων β-χοριακήςγοναδοτροπίνης).
Η εμφύτευση των εμβρύων στο ενδομήτριο γίνεται περίπου 4-5 ημέρες μετά την εμβρυομεταφορά της 2ης ή 3ης ημέρας και 1-2 ημέρες μετά την εμβρυομεταφοράβλαστοκύστης. Έτσι, αυτές τις πρώτες ημέρες μετά την εμβρυομεταφορά, καλό είναι να αποφεύγεται η σωματική κόπωση, η ψυχική ένταση καθώς και η σεξουαλική επαφή. Η αποχή από την εργασία δεν είναι απαραίτητη, υπό την προϋπόθεση ότι αυτή δεν είναι κουραστική. Οι διατροφικές συνήθειες παραμένουν οι ίδιες.
Η σωστή εμβρυομεταφορά ολοκληρώνει και σφραγίζει την καλή πορεία της προσπάθειας